实验室检查:
1.外周血象 白细胞计数>15×109/L,中性粒细胞增多。
2.细菌学检查
(1)分泌物镜检:
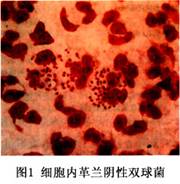
①尿道(男性)或阴道分泌物镜检:可有大量红色多形核白细胞。在有些细胞中吞噬有淋球菌。淋球菌为革兰阴性,呈卵圆形或圆形,常成双排列,两菌接触面扁平或稍凹。菌体长约0.7μm,宽约0.5μm。但两菌大小可有差异。多数多形核白细胞中并不含淋球菌,但不少白细胞中常含有1对至数对,甚至数十对淋球菌。淋球菌常位于细胞质内(图1)。
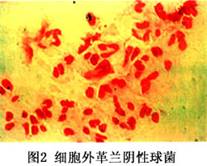
病期较长或经过治疗的淋病患者,其分泌物涂片中淋球菌数目较少,有时呈单个、四联和八叠状,且常位于细胞外(图2)。
尿道分泌物标本制作法:用浸有灭菌等渗盐水的拭子揩洗尿道口,然后用手指由后向前挤出脓液,用棉拭子蘸取脓液后轻轻涂布于载玻片上。待自然干燥后加热固定,染色(常用革兰染色,也可用亚甲蓝染色),镜检。
②腹腔分泌物检查:腹腔穿刺抽液,脓液呈黄白色、稀薄、量少,无臭味。涂片可找到淋病双球菌或PCR球菌,DNA检查阳性。
③注意事项:
A.淋病的诊断标准是可见“细胞内革兰阴性双球菌”,故涂片宜动作轻柔,且棉拭子不得在玻片上滚动,以防止细胞破裂或变形,细菌从细胞内逸出,造成诊断上的混淆。
B.涂片薄厚适当。涂片过厚易造成脱色时间不足,使革兰阴性菌也呈现紫色。大量染片时,最好用已知的革兰阳性菌(如葡萄球菌)和阴性菌(如大肠埃希菌)作对比观察。
C.固定涂片时,只需迅速通过火焰2~3次即可,避免加热过度致细胞变形。一般涂片至手背之上以不感到太烫为宜。
(2)淋球菌培养:淋球菌培养是WHO推荐的淋病筛查的惟一方法,也是诊断的“金标准”。
常用血液琼脂或巧克力琼脂培养基培养。为抑制杂菌,可加入适量抗菌物质,如多黏菌素B(25μg/ml)和万古霉素(3.3μg/ml)等。
淋球菌在血平皿上经24~48h的培养后,可形成圆形、凸起、湿润、光滑、半透明或灰白色菌落,边缘呈花瓣状,直径为0.5~1.0mm,用接种环触之有黏性(图3)。如继续培养,菌落面积增大,表面变得粗糙,边缘出现皱缩。若从菌落上取材作涂片,可见到菌的大小及染色的深度有差异,排列也不一致,约有25%的菌为典型的双球菌,其他75%为单球菌、四联形或八叠形。
使用液体培养基时,淋球菌生长于液体表面,稍有轻度混浊和颗粒沉淀。
培养标本采集和送检中应注意:
①深部取材:从男性尿道取材时,应将细小棉拭子伸入到尿道内2~4cm处,取出带有黏膜细胞的分泌物。从女性宫颈取材时,应先用温水湿润扩阴器(不要用液体石蜡等润滑油),然后将棉拭子插入宫颈管1.0~1.5cm,转动并停留10~30s。有时为了提高阳性率,可同时取2份标本进行培养,但工作量也相应增加。
②及时送检、接种:淋球菌对环境变化敏感,耐寒、耐干的能力弱。因此,标本离体后要立即送检。若实验室较远,可将标本接种于Stuart或Amies运送培养基或浸入1%葡萄糖肉液浸中,途中保温。
(3)氧化酶试验:是淋球菌重要的初步诊断试验之一。淋球菌在生长过程中能产生氧化酶。在经24~48h培养的菌落上滴加氧化酶试剂(0.5%~1%盐酸二甲基对苯二胺或盐酸四甲基对苯二胺水溶液),其菌落变成紫红乃至黑色者为阳性反应。但氧化酶试验阳性者并不完全是淋球菌。
为保证氧化酶试验结果的准确性,操作中应注意3个问题:
①氧化酶试剂要新鲜:正常的氧化酶试剂(盐酸二甲基对苯二胺或盐酸四甲基对苯二胺)为淡红色。若试剂变成灰色或黑色,说明已经失效。配制的试剂溶液需放在棕色玻璃瓶中避光保存,有效使用时间约1周。
②避免使用铁质接种环:氧化酶试剂与铁离子接触会产生红色的化学变化,造成“阳性”假象,故淋球菌接种应避免使用旧铁丝或电炉丝等制成的接种环。试验前亦应检查接种环与试剂接触是否有红色出现。
③需要保留菌种时,应在菌落尚未完全变黑时挑出少许转种。菌落一旦变黑,多数细菌即告死亡。
(4)过氧化氢酶试验:淋球菌可产生过氧化氢酶。该酶能使过氧化氢迅速分解成水和氧气,出现气泡。用作淋球菌的初步鉴定。
①方法:用接种环挑取一菌落置于干净载玻片上,取30%(V/V)过氧化氢溶液1滴加于可疑菌落表面,在1s内有大量气泡产生,为阳性反应。如反应迟缓或产生气泡弱为阴性反应。
②注意:某些非致病的奈瑟菌亦可为阳性反应。阴性反应可除外淋球菌。
(5)直接免疫荧光试验:将荧光素标记的淋球菌抗血清(单克隆抗体)滴于可疑菌上,遇到淋球菌(抗原)时,抗体与抗原结合,在荧光显微镜下可见到发苹果绿色荧光的菌体。本法检测快速、死菌亦可有阳性反应。
(6)酶反应:淋球菌具有特殊的酶类,能使某些酶的产色底物显色,据此与其他奈瑟菌区别开来。临床用于淋球菌鉴定。



 流行病学
流行病学

 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 实验室检查
实验室检查

 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防